Les varices sont des modifications pathologiques et irréversibles des parois des veines périphériques avec défaillance valvulaire et altération du flux sanguin. Les veines de localisation différente subissent une transformation variqueuse, mais le plus souvent, les vaisseaux du réseau veineux superficiel des jambes sont touchés. Par conséquent, les varices signifient généralement une maladie des veines des membres inférieurs.
Comment les varices apparaissent-elles?
Avec les varices, seuls les vaisseaux veineux superficiels périphériques subissent une transformation pathologique - cela est dû aux caractéristiques structurelles des parois et à la physiologie de la sortie de sang des extrémités. Ce sont ces moments pathogéniques qui sont décisifs. Tous les autres facteurs prédisposants agissent sur l'ensemble du système vasculaire, mais n'entraînent pas de modification caractéristique des veines centrales et des artères de tout calibre.
Considérez la pathogenèse des varices:
- Inflammation aseptique.Il part de l'endothélium des veines et se propage ensuite sur toute l'épaisseur du vaisseau. Le mécanisme de déclenchement dans la plupart des cas est un ralentissement du flux sanguin, il existe un groupement pariétal d'éléments sanguins cellulaires avec un roulement de leucocytes - un groupement et un «roulement» de leucocytes sur la surface de l'endothélium. Au fil du temps, il y a une tendance à leur adhérence, ce qui provoque la libération de médiateurs inflammatoires. À ce stade, il n'y a pas encore de changements externes.
- Remodelage des parois des veines et valves superficielles. Conduit à un changement de densité et d'élasticité. Ceci est facilité par une inflammation aseptique, des défauts génétiquement déterminés dans les protéines du tissu conjonctif, des microdommages mécaniques de l'endothélium et d'autres facteurs. Dans les vaisseaux affectés, les possibilités de compensation réversible des fluctuations de la pression veineuse sont considérablement réduites, elles deviennent rigides.
- Hypertrophie persistante et sujette à la progression des veines affectées.Ces changements sont d'abord assez locaux, dans le processus pathologique ultérieur se propage non seulement sur la longueur d'un vaisseau, mais capture également d'autres composants du réseau veineux périphérique.
- Allongement compensatoire de la veine affectée avec formation de coudes pathologiques prononcés.Des nœuds saillants caractéristiques se forment, ce qui a donné le nom à la maladie: "varix" est traduit du latin par "gonflement".
- Le développement de l'insuffisance valvulaire.Défaillance valvulaire fonctionnelle dans la lumière des veines superficielles touchées avec flux sanguin inversé (reflux vertical). Au départ, elle a un caractère relatif et ne se manifeste que par une augmentation tangible de la pression veineuse périphérique. Par la suite, l'échec devient absolu - les parois des vannes ne se ferment complètement dans aucune condition. Une stase veineuse (stase sanguine) apparaît avec la formation d'une insuffisance veineuse.
- Implication des veines perforantes dans le processus.Ils sont également appelés communicatifs ou commissuraux. Leur expansion pathologique s'accompagne également d'une insuffisance valvulaire, qui contribue au flux sanguin pathologique du réseau veineux profond au réseau superficiel (reflux horizontal). Augmentation de l'insuffisance veineuse.
Tous ces changements sont irréversibles et persistent même avec l'élimination complète des facteurs provoquants et prédisposants. Il est donc impossible de guérir les varices déjà développées par des méthodes conservatrices, il est possible de compenser partiellement les violations pendant un certain temps.
Causes des varices
Les varices sont une maladie polyétiologique, le développement est facilité par des facteurs externes et internes (endogènes). Les principales raisons du développement des varices:
- Facteur héréditaire.
- Faible mobilité, position assise prolongée.
- Chez les femmes - changements du statut hormonal pendant la grossesse, prise de contraceptifs oraux, traitement hormonal substitutif.
- Conditions accompagnées d'une compression partielle des veines du petit bassin: grossesse (surtout multiple ou survenant avec polyhydramnios), formations volumétriques de la cavité abdominale, certaines maladies intestinales. La constipation et la maladie pulmonaire chronique avec toux, entraînant une augmentation de la pression intra-abdominale, entraînent une violation de l'écoulement veineux au niveau du petit bassin.
- Augmentation du poids corporel.
Toutes les personnes sont prédisposées au développement de varices. Cela est dû à la position verticale du corps, en raison de laquelle, sous l'influence de la gravité, le sang tend vers les parties distales des membres inférieurs et les veines sont soumises à un stress accru et se déforment plus facilement.
Symptômes et manifestations des varices
Les symptômes des varices de la cuisse superficielle et du bas de la jambe comprennent:
- Changements visibles dans les veines touchées. Les vaisseaux variqueux sont tordus, trop profilés, sombres, translucides à travers la peau et bombés. Ripple ne leur est pas propre. Au fur et à mesure que la maladie progresse, des formations saillantes noueuses locales apparaissent sur les jambes, qui forment souvent des conglomérats entiers et ne disparaissent pas complètement en position couchée. Chez les patients ayant un poids corporel accru, les modifications veineuses restent souvent pratiquement invisibles pendant longtemps, masquées par un excès de graisse sous-cutanée.
- Gonflement des pieds et des jambes après une position debout et assise prolongée, le soir, lors d'un séjour dans des conditions de température ambiante élevée. Un tel œdème veineux ne s'accompagne pas d'une cyanose des extrémités distales, qui peut être observée en cas d'insuffisance cardiaque. Ils diminuent et même disparaissent après le repos (y compris une nuit de sommeil), tout en maintenant les jambes en position élevée, après avoir effectué des exercices spéciaux pour activer la «pompe musculaire» du bas de la jambe. Les poches sont l'un des premiers signes d'insuffisance veineuse chronique avec varices.
- Sensation de lourdeur et de plénitude dans les jambes, même en l'absence d'œdème évident. De telles plaintes apparaissent dans des conditions propices à un dépôt sanguin pathologique dans les parties distales des membres inférieurs. L'inconfort est le plus souvent noté le soir et après un long séjour en position verticale avec peu d'activité physique.
- Signes d'ischémie musculaire du membre affecté par des varices: fatigue musculaire accrue, parfois crampes.
- Sensations désagréables dans les jambes, généralement aggravées par une augmentation du gonflement dans le contexte de la réaction des tissus mous et des branches des nerfs périphériques de la jambe inférieure à la compression par une quantité excessive de liquide intercellulaire. Une autre cause possible de telles paresthésies est les troubles trophiques dysmétaboliques.
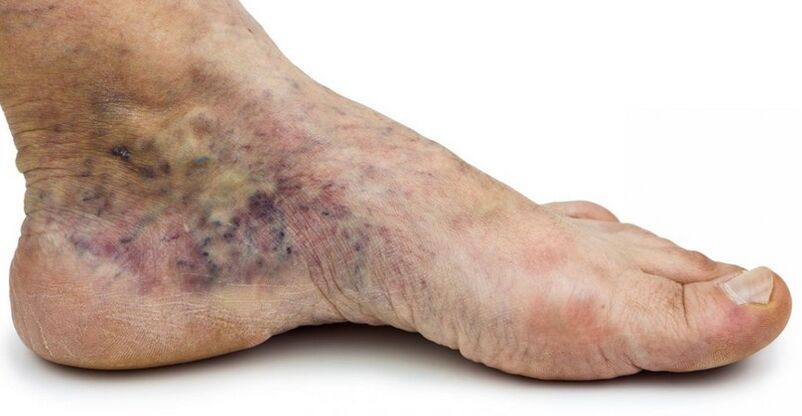
- Troubles trophiques visibles de la peau et des tissus mous sous-jacents. Il peut s'agir de dermatite sèche ou eczémateuse, d'hyperpigmentation, de lipodermatosclérose (compactage, durcissement du derme et des tissus), d'ulcères.
Les symptômes des varices des membres inférieurs apparaissent assez tôt, bien que tous les patients n'y prêtent pas attention en temps opportun. L'ordre d'attachement de nouvelles fonctionnalités peut être différent. Chez certains patients, un défaut esthétique sous la forme de veines clairement altérées est initialement noté, chez d'autres, la maladie fait ses débuts avec la clinique de l'insuffisance veineuse.
Étapes
Les stades des varices sont déterminés selon la classification CEAP:
- C0 - il n'y a aucun signe de pathologie;
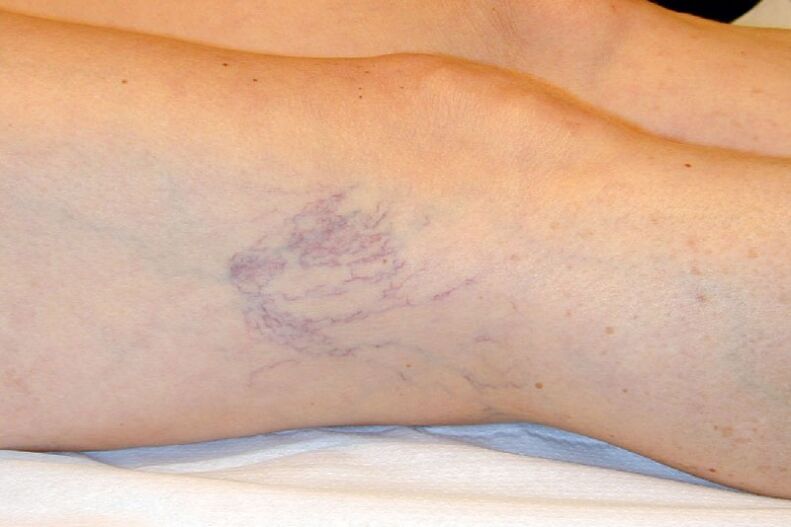
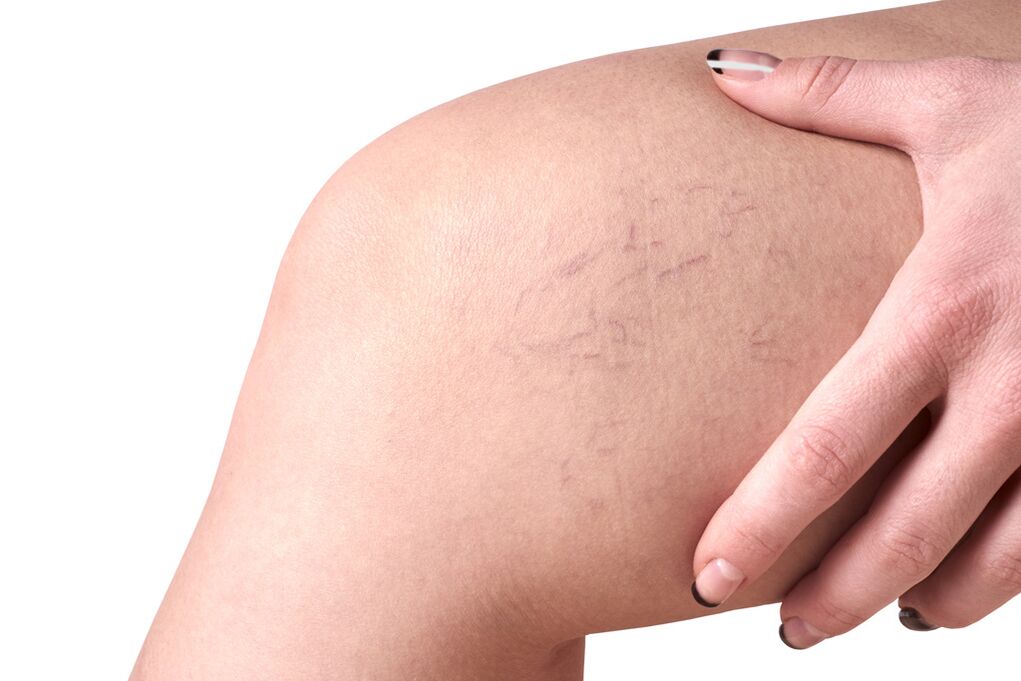
- C1 - la présence de varices réticulaires ou de télangiectasies;
- C2 - varices;
- C2r - varices récurrentes;
- C3 - œdème des membres;
- C4a - changements trophiques: hyperpigmentation ou eczéma veineux;
- C4b - changements trophiques sous forme de lipodermatosclérose ou d'atrophie de la peau blanche;
- С4c - couronne veineuse du pied;
- C5 - ulcère trophique prolongé;
- C6 - ulcère trophique ouvert.
- C6r - ulcère trophique ouvert récurrent.
La classification CEAP a été créée en 1994 et est maintenant acceptée au niveau international. Utilisé par les phlébologues lors du diagnostic.
Par exemple, dans la classe C1, seul un défaut esthétique est noté - des veines réticulaires dilatées d'environ 1 mm. de diamètre, et à C4c, il est impossible de ne pas remarquer de graves perturbations trophiques.
%20et%20veines%20réticulaires.jpg)
Diagnostique
Un examen de base pour confirmer le diagnostic de varices des membres inférieurs, pour clarifier le degré et la nature des troubles comprend:
- Examen clinique. Le phlébologue détermine l'évolution et l'état des veines superficielles visibles, les modifications de la peau et des tissus mous et la présence d'un œdème. Des tests fonctionnels sont effectués pour évaluer le reflux vertical et révéler le niveau approximatif de reflux horizontal. L'entretien d'un patient vise à clarifier les facteurs de prédisposition et de provocation, la durée et les caractéristiques du développement de la maladie.
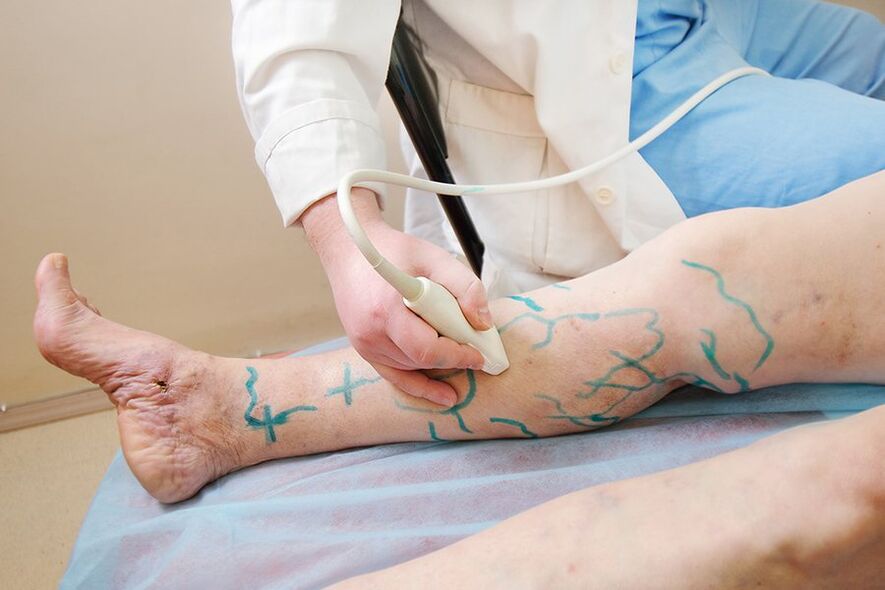
- Procédure d'échographie. Avec les varices, le plus informatif n'est pas une échographie conventionnelle, mais une évaluation du flux sanguin par ultrasons (ultrasons). L'étude montre la vitesse du flux sanguin, la présence de reflux veino-veineux pathologiques et une perméabilité vasculaire altérée. Ces informations sont nécessaires pour que le médecin sélectionne le schéma thérapeutique nécessaire.
- Hémostasiogramme (tests sanguins pour une évaluation complète du système de coagulation).
Selon les indications, une tomodensitométrie multispirale (MS CT) est réalisée - une étude de haute technologie devient dans certains cas la méthode principale pour déterminer l'image de la lésion du système veineux.
En médecine moderne, d'autres techniques de diagnostic sont également utilisées - la pléthysmographie, la fluxométrie Doppler laser. Ils ne sont pas disponibles pour un large éventail de patients, les résultats obtenus ne sont généralement pas critiques pour déterminer les tactiques de traitement. Habituellement, un examen de base suffit, qui, si nécessaire, est complété par des consultations de spécialistes restreints (endocrinologue, hématologue, cardiologue et autres). Auparavant, plusieurs stades de varices des jambes étaient distingués. Actuellement, lors du diagnostic, les phlébologues utilisent la classification CEAP des maladies veineuses chroniques, qui comprend les caractéristiques du cas en fonction des signes cliniques, étiologiques, anatomiques et physiopathologiques.
Danger de varices
Beaucoup de gens pensent que les varices des membres inférieurs sont principalement un problème esthétique. En effet, c'est souvent le manque d'attrait externe des jambes avec des vaisseaux bleu-violet renflés noueux ou un réseau vasculaire qui est la principale raison d'une visite chez le médecin.
Les veines périphériques anormalement dilatées sont une condition qui ne doit pas être sous-estimée. Cela peut considérablement aggraver le bien-être du patient et même entraîner des complications potentiellement mortelles. Et cela est principalement dû au développement d'une insuffisance veineuse chronique due à des troubles hémodynamiques persistants et à tendance progressive. D'autres conséquences désagréables sont également possibles.
Les conséquences de la course de varices:
- Détérioration significative de la qualité de vie du patient. Un inconfort important et même une diminution des performances avec les varices sont causés par le syndrome des jambes lourdes, un œdème, des crampes nocturnes, une cicatrisation médiocre et des ulcères récurrents.
- Modifications des tissus mous avec diminution de l'attractivité externe des jambes, ce qui est particulièrement important pour les femmes. De plus, l'hyperpigmentation, la lipodermatosclérose et les traces d'ulcères cicatrisés persistent généralement même après l'ablation des veines touchées, surtout si le traitement chirurgical a été effectué dans le contexte de troubles trophiques prononcés déjà développés.
- Saignement de varices ou de veines rompues au bas des ulcères trophiques.
- Développement de la thrombose et de la thrombophlébite des veines superficielles. Elle est marquée non seulement par des troubles hémodynamiques locaux et une inflammation, mais également par une thromboembolie à distance avec des crises cardiaques de divers organes et des conditions aiguës potentiellement mortelles.
- La thrombose veineuse profonde est une condition encore plus dangereuse en termes de thromboembolie.
Les complications déjà développées des varices de la cuisse et du bas de la jambe affectent non seulement l'état du patient et le pronostic de la maladie. Ils réduisent considérablement la probabilité d'obtenir un résultat rapide et suffisant, même avec l'utilisation de méthodes de traitement radicales.
La maladie est-elle toujours dangereuse?
Les varices des membres inférieurs avec insuffisance valvulaire des veines saphènes ne sont pas la seule variante possible de cette pathologie. Il existe également la variante dite «cosmétique» des varices. Selon la classification des maladies veineuses chroniques CEAP est C1, caractéristiques de la forme:
- Lésion de petits vaisseaux intradermiques jusqu'à 3 mm de diamètre. Ils peuvent être sous-épidermiques ou réticulaires.
- L'apparition de veines d'araignée, varices réticulaires sous la forme d'un petit maillage situé superficiellement.
- Absence de reflux veino-veineux pathologique vertical ou horizontal. Les petits vaisseaux affectés n'ont pas de valvules et communiquent uniquement avec les petits affluents des veines saphènes en utilisant la jambe d'alimentation. Ils permettent la collecte de sang dans des secteurs individuels du derme et son détournement vers des vaisseaux plus profonds. La violation du flux sanguin à ce niveau ne contribue pas au développement d'une insuffisance veineuse chronique.
Cette évolution de la maladie n'entraîne pas le développement de complications cliniquement significatives. En fait, l'inconfort du patient est dû à un défaut esthétique. Mais cela ne signifie pas qu'une personne en présence de varicosités est exclue de la défaite des veines de plus gros calibre. Dans une telle situation, non pas C1 est diagnostiqué, mais C2 et les classes suivantes selon la classification CEAP.
Traitement des varices
Le traitement des varices ne doit pas commencer par le développement de complications, mais même au stade des changements primaires et des signes minimalement exprimés d'insuffisance veineuse. On peut s'attendre à un début rapide de l'effet attendu, à une régression complète des symptômes et à une faible probabilité de rechute. Le traitement des varices avancées ne sera pas aussi efficace. Parfois, sa tâche sera uniquement de réduire le taux de progression de la maladie, de créer les conditions de la guérison des ulcères trophiques et de réduire la gravité de l'insuffisance veineuse chronique.
En général, toutes les méthodes de traitement des varices des membres inférieurs peuvent être divisées en non chirurgicales (conservatrices) et chirurgicales (radicales). Traditionnellement, la plupart des patients préfèrent les méthodes épargnées, reportant la décision chirurgicale jusqu'au développement de complications qui ne peuvent être corrigées. Et beaucoup d'entre eux ne vont même pas chez le médecin, recourant à l'automédication. L'automédication entraîne souvent une complication de la pathologie.
Traitement conservateur
Le traitement conservateur des varices comprend:
- Thérapie médicamenteuse systémique. Il vise à améliorer les propriétés rhéologiques du sang pour la prévention de la thrombose, à obtenir un effet anti-inflammatoire, à augmenter l'élasticité de la paroi vasculaire et à stimuler la régénération tissulaire.
- Thérapie médicamenteuse locale (onguents, crèmes, gels). Les agents externes sont conçus pour améliorer la microcirculation, réduire l'enflure, augmenter le tonus veineux et guérir les ulcères trophiques.
- Les exercices de physiothérapie augmentent l'efficacité de la pompe musculaire du bas de la jambe et améliorent ainsi le flux sanguin des jambes.
- Utilisation de bas de compression. Les bas de compression, les collants exercent une compression dosée des veines superficielles, ce qui réduit la tendance à déposer du sang et des œdèmes, améliore le bien-être et réduit le risque de thrombose.
- Physiothérapie. Ils sont utilisés principalement en l'absence d'ulcères trophiques ouverts et en dehors du stade aigu de la thrombophlébite. Pneumocompression matérielle appliquée, darsonvalisation, galvanisation, thérapie UHF, thérapie UV, hydrothérapie, thérapie à l'ozone. Les tâches de la physiothérapie comprennent l'amélioration de l'écoulement veineux et lymphatique, l'amélioration de la microcirculation, la stimulation de la régénération et la réduction de la gravité de l'inconfort.

Les médicaments ne redonneront pas un flux sanguin sain aux veines déjà changées, ils resteront alambiqués et dilatés. Et même une légère augmentation du tonus de la paroi vasculaire sous l'action de la phlébotonique ne pourra pas corriger complètement l'insuffisance valvulaire.
Vous ne devez pas vous attendre à des résultats élevés d'un traitement conservateur. Il réduira la douleur et la gravité de l'œdème, réduira le risque de thrombose et améliorera la guérison des troubles trophiques. Mais il est impossible de sauver le patient des varices et d'empêcher la poursuite de la progression de la maladie avec une approche conservatrice.
Chirurgie
Une méthode invasive (chirurgicale) de traitement des varices vise à désactiver le vaisseau affecté et ses principaux affluents de la circulation sanguine générale (en le supprimant ou en l'effaçant) et en éliminant le reflux veineux horizontal. N'aggrave pas l'ischémie tissulaire, améliore le trophisme en réduisant de manière significative (voire en éliminant) la stase veineuse. Un tel traitement supprime non seulement le défaut cosmétique, mais aide également à faire face à l'insuffisance veineuse chronique.
Méthodes chirurgicales classiques pour traiter les varices des membres inférieurs:
- La crossectomie est une transection complète d'une grande veine superficielle ligaturée à l'endroit de sa confluence avec le réseau veineux profond.
- Phlébectomie - ablation de la veine superficielle affectée par des varices (grande ou petite veine saphène). Il est produit en décapant (tirant, retirant) le vaisseau avec des instruments à travers de petites incisions. Actuellement, il est combiné avec une crossectomie et le retrait des affluents.
- Miniflebectomie - ablation de grands perforateurs et affluents par de petites incisions ou perforations.
Pendant longtemps, la principale méthode de traitement chirurgical était la chirurgie ouverte, leurs inconvénients:
- Perte de sang perceptible;
- Hémorragies dans la zone chirurgicale, nécessitant parfois une réintervention pour évacuer le sang.
- Lymphostase due à l'intersection des vaisseaux lymphatiques.
- Syndrome de douleur sévère.
- Invalidité de longue durée.
Alternative moderne à la chirurgie
Les techniques endovasculaires sont appelées interventions mini-invasives; elles ne nécessitent pas d'incisions. Ils ne sont pas si traumatisants, en termes d'efficacité, ils ne sont pas inférieurs aux opérations classiques. Les complications et les rechutes après elles sont moins fréquentes qu'après les opérations.
Méthodes mini-invasives:
- Oblitération au laser
- Sclérothérapie / Cryosclérothérapie
- Oblitération par radiofréquence.
Avec les méthodes mini-invasives, la veine variqueuse n'est pas enlevée, comme pour les opérations classiques. Sa paroi est exposée à une énergie laser ou radiofréquence de l'intérieur et pendant la sclérothérapie - un médicament sclérosant. Cela provoque un "collage" du vaisseau et sa fibrose ultérieure, remplacement par du tissu conjonctif. Cette fermeture de la lumière du vaisseau est appelée oblitération. Et avec le RFO des étoiles, elles sont en fait évaporées par l'action des ondes de radiofréquence.






























